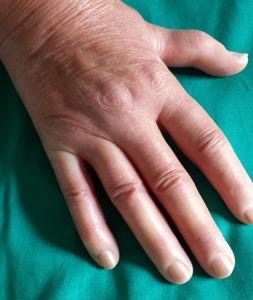
Figura 1 – Scleredema
Edema digitale (puffy finger o scleredema) in assenza di franca fibrosi cutanea.
La caratteristica più evidente della malattia in fase conclamata è la presenza di fibrosi cutanea, come ricorda il nome stesso della malattia; sclerodermia difatti significa letteralmente “pelle dura”. I meccanismi che portano alla comparsa della fibrosi cutanea e degli altri distretti dell’organismo è molto complesso e non completamente chiarito. Le alterazioni microvascolari e della
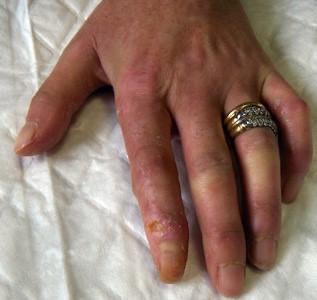
Figura 2 – Sclerodattilia
Indurimento fibrotico della cute delle dita delle mani che assumono atteggiamento in flessione; coesiste la presenza di ulcera
coagulazione, l’attività del sistema immunitario contribuiscono ad attivare ed amplificare i meccanismi profibrotici che portano ad un eccesso di deposito di collagene e delle altre componenti della matrice extracellulare con conseguente perdita di elasticità e funzionalità dei tessuti colpiti. La sclerosi cutanea può avere diverse estensioni e svilupparsi in maniera più o meno aggressiva . La severità della fibrosi cutanea può essere misurata in termini qualitativi (il grado di durezza della pelle) e in termini quantitativi (l’entità dell’estensione e la superficie totale coinvolta).
Dal punto di vista qualitativo possiamo osservare nelle forme più leggere di malattia unicamente la presenza di gonfiore (edema) sottocutaneo senza perdita di elasticità dei tessuti sovrastanti (Figura 1); la possibile evoluzione di questo quadro è un edema più marcato, duro, con perdita di elasticità della cute che diventa difficilmente sollevabile (cercando di prenderla, per esempio, con un pizzicotto) (Figura 2); nelle forme più avanzate o severe di malattia la perdita di elasticità si fa più evidente con netta difficoltà a sollevare la pelle che in casi estremi appare adesa ai tessuti sottostanti. Quando la cute risulta particolarmente indurita e poco elastica si può osservare un appianamento delle rughe di espressione del volto, una difficoltà all’apertura della rima orale, un riassorbimento delle labbra, la difficoltà a muovere completamente le articolazioni, specie per quanto riguarda le mani che tendono ad assumere un atteggiamento ricurvo (ad “artiglio”) con impaccio nell’estensione e nei movimenti fini delle dita.
L’estensione del coinvolgimento cutaneo
- Vi sono forme dove esso non appare sostanzialmente evidente dal punto di vista clinico (ad esempio in alcune forme di malattia precoce).
- In altre forme relativamente estese di malattia solo le dita, le estremità dell’organismo (dal ginocchio al piede e del gomito alla mano), il volto e il decolleté sono coinvolti; lo sviluppo della fibrosi in queste zone può essere più o meno rapido, ma tende poi ad arrestarsi. Quest’ultima forma di malattia, viene definita di tipo “limitato” ed è più facilmente osservabile in chi risulta positivo per gli anticorpi anti-centromero (ACA) o in assenza di evidenti alterazioni infiammatorie cutanee.
- Infine, è possibile osservare un coinvolgimento di tutte le sedi corporee; come nel caso precedente l’interessamento cutaneo inizia dalle estremità, ma poi tende a coinvolgere anche le zone più “centrali” dell’organismo, le braccia, la regione ascellare, le cosce ed il tronco. Questa forma di malattia, definita di tipo “diffuso” ha tipicamente un decorso rapido con progressivo coinvolgimento di più sedi corporee che appaiono mano a mano sempre più severamente coinvolte; successivamente è osservabile una stabilizzazione ed un miglioramento anche spontaneo del grado di rigidità cutanea. La forma diffusa di sclerosi sistemica è più comunemente osservabile in coloro che sono positivi per gli anticorpi anti-Topoisomerasi I (Scl70), mentre non è praticamente mai riscontrabile nelle persone con positività ACA.
L’osservazione dell’entità e della severità del coinvolgimento cutaneo è importante non solo dal punto di vista delle conseguenze estetiche e funzionali, ma anche in quanto esse possono riflettere la severità generale della malattia e il rischio di coinvolgimento degli organi interni.
Nelle forme diffuse della malattia il coinvolgimento fibrotico degli organi interni è maggiore
Nelle forme di malattia limitata l’interessamento fibrotico degli organi interni è di solito meno frequente e meno intenso; nelle forme diffuse di malattia, invece, il coinvolgimento fibrotico è maggiore e con una andamento abitualmente più drammatico a livello polmonare, intestinale, renale e cardiaco; nella forma diffusa spesso si associa la comparsa di infiammazione a livello muscolare ed articolare, con un rischio più elevato durante i primi anni di malattia. I pazienti con forma diffusa di malattia richiedono pertanto un monitoraggio più attento della patologia di base e l’utilizzo più aggressivo di farmaci dedicati, quali immunosoppressori, steroidi o farmaci “biotecnologici” di nuova generazione o terapia rigenerative per contrastare le conseguenze sistemiche della sclerodermia.
Per avere un’idea del rischio di sviluppo di una forma piuttosto che un’altra di malattia si consideri la casistica di pazienti sclerodermici seguiti presso la Scleroderma Clinic della Fondazione IRCCS Ca’ Granda Ospedale Maggiore Policlinico di Milano (circa 800 pazienti):
- 12% forma diffusa
- 36% forma limitata
- 15% forma precoce con solo edema digitale
- 16% forma precoce senza alcun interessamento d’organo o cutaneo
- 21% forma precoce senza alcun interessamento cutaneo, ma altre manifestazioni di malattia (ad es. calcinosi, teleangectasie o interessamento esofageo)
Oltre alla fibrosi, la cute del paziente sclerodermico può essere colpita da altre manifestazioni con diverse conseguenze estetiche o funzionali: le telangectasie, le calcinosi, la depigmentazione della cute e la discromia cutanea (melanodermia).
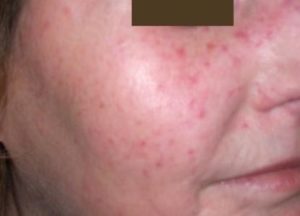
Figura 3 – Teleangectasie
Teleangectasie a livello del volto in paziente con sclerodermia di lunga data.
Le teleangectasie sono dilatazioni dei vasi sanguigni superficiali con aspetto reticolare e di colore rosso vivo (Figura 3). Le teleangectasie compaiono tipicamente a livello del volto e dei polpastrelli delle mani, più raramente possono comparire anche a livello delle mucose. Le teleangectasie a livello cutaneo non creano disturbi di rilievo, ma alterando l’aspetto della persona sono causa frequente di stress emotivo, essendo un segno evidente di malattia. Solo in rari casi le telangectasie a livello delle mucose assumono un significato clinico rilevante, potendo associarsi a sanguinamenti dei vasi capillari superficiali. Non esiste terapia mirata per prevenire la comparsa o far regredire le telengectasie, anche se il trattamento laser si è dimostrato efficace nel ridurne localmente il numero o le dimensioni, non garantendo tuttavia la recrudescenza o la comparsa di nuove telangectasie.
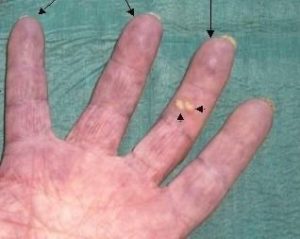
Figura 4 – Calcinosi
Presenza di calcinosi sottocutanee (punte di freccia) in assenza di evidente fibrosi cutanea, ma marcata cianosi digitale (frecce).
Le calcinosi sono accumuli di calcio presenti nel sottocute (Figura 4). Tali accumuli sono più tipicamente di pochi millimetri, ma occasionalmente possono assumere dimensioni maggiori o essere confluenti; tipicamente esse tendono a localizzarsi a livello dei polpastrelli delle dita delle mani o in prossimità di sporgenze ossee, quali i gomiti o le ginocchia. Spesso le calcinosi non sono clinicamente evidenti, ma sono rinvenibili solo effettuando una radiografia dei distretti interessati; in altri casi possono causare fastidio o dolore alla pressione locale. Nei casi più gravi, le calcinosi sono prossime alla superficie cutanea, potendo così causare intenso dolore locale con infiammazione o la comparsa di vere e proprie ulcere a cui può seguire l’espulsione della calcinosi stessa. L’origine delle calcinosi è incerta, ma alla loro comparsa contribuiscono le alterazioni micro circolatorie tipiche della malattia, pertanto il controllo del fenomeno di Raynaud è fondamentale per la loro prevenzione. Quando esse sono presenti e causano sintomatologia rilevante per il paziente la migliore strategia rimane la rimozione chirurgica.
La cute dei pazienti sclerodermici, specie in coloro con la forma diffusa di malattia, può infine andare incontro a processi di depigmentazione e perdita degli annessi cutanei o a fenomeni di eccessiva deposizione di melanina (melanodermia). La melanodermia può essere evidente anche in aree non fibrotiche e si manifesta come un’eccessiva colorazione brunastra della cute specie dopo fotoesposizione anche minima; la melanodermia non ha evidenti conseguenze funzionali, ma è generalmente la spia di un processo patologico in atto.





